Las bacterias del sistema digestivo, nueva huella biológica humana
Tres tipos de colonias son
independientes del género, edad, dieta u origen - Los ecosistemas
intestinales tendrían diferente respuesta a dieta y medicinas
En los intestinos de cada persona viven unos 100 billones de
bacterias de centenares de especies diferentes. Esos microorganismos
ayudan a convertir los alimentos en energía, a destruir toxinas, a
producir determinadas vitaminas o aminoácidos y a proteger al organismo
frente a muchos patógenos; a cambio, el sistema digestivo les da
alimento y hábitat. ¿Son todos los intestinos humanos más o menos
iguales a efectos de la colonia bacteriana del aparato digestivo? Un
equipo internacional ha identificado tres tipos de ecosistemas de
microorganismos claramente distinguibles y en cada uno predomina un
género u otro de bacterias. Además, estos tres tipos de flora intestinal
son independientes de factores como de la edad, el sexo o la
distribución geográfica de las personas. Las colonias bacterianas
proporcionan así una nueva huella biológica que algunos comparan con el
grupo sanguíneo.
Las familias de microbios ayudan a fabricar distintas vitaminas
Mas información
Los investigadores se plantean si estos tres tipos de colonias
responden de modo diferente a medicamentos y dietas. "Cada uno de estos
enterotipos tiene una cierta composición de bacterias con funciones
específicas, por ejemplo, en la producción de energía a partir de la
degradación de fibras de la dieta o la formación de ciertas vitaminas",
explica Oluf Borbye Padersen (Universidad de Copenhague), uno de los
autores del hallazgo, presentado en
Nature.
Ellos distinguen los tipos por el predominio de tres géneros
diferentes de microorganismos, que pueden estar presentes siempre, pero
en distintas proporciones
: Bacteroides,
Prevotella y
Ruminococcus, cada uno asociado a diferentes preferencias de nutrientes, como carbohidratos, mucopolisacáridos y azúcares. El grupo
Bacteroides tiene más bacterias que producen vitaminas C, B2, B5 y H, mientras que en el
Prevotella predomina la fabricación de B1 y de ácido fólico.
En la investigación, en la que participan científicos de
instituciones de Barcelona, se han analizado muestras, sobre todo heces,
de 39 individuos de Europa, Asia y Norteamérica, a los que añaden datos
previos de otros 140 -el muestreo se extenderá a Australia y
Sudamérica-. La estrategia no es caracterizar los centenares de especies
de bacterias, sino aprovechar los análisis de ADN y las comparaciones
con las bases de datos para identificar los genes que delatan la
presencia de los diferentes microorganismos.
Además de los tres grandes tipos, los científicos, liderados por Peer
Bork, del Laboratorio Europeo de Biología Molecular (en Alemania), han
descubierto algunos marcadores genéticos de los microorganismos
interesantes. "El hecho de que haya genes bacterianos asociados con
rasgos como edad y masa corporal indica que puede haberlos también para
la obesidad o enfermedades como el cáncer de colon, lo que tendría
implicaciones para los diagnósticos médicos", dice Bork.
La investigación (del proyecto MetaHit de la UE) genera por ahora más
incógnitas que respuestas. ¿Por qué, pese a la gran diversidad de flora
intestinal, existen grupos como estos tres extendidos en las
poblaciones humanas? Los científicos no lo saben.
“Las bacterias del sistema digestivo, nueva huella biológica humana” El
País 27 de abril del 2011.
1.- ¿Cómo se han investigado las bacterias del sistema
digestivo?
Analizando muestras de heces de 39 individuos de Europa, Asia y Norteamérica, a
lo que se le debe añadir datos previos de otros 140 muestras.
2.- ¿Las bacterias del sistema digestivo son iguales
en todos nosotros? ¿Qué perspectivas
abren estas investigaciones para el diagnóstico médico?
No, son diferentes para cada individuo.
Las perspectivas que abre esto es que analizando el tipo de
bacterias residentes en nuestro organismo se pueda llegar a un diagnostico.
3.- ¿Quién
vive en nuestro intestino y como lo permitimos?
Las bacterias, estas viven en simbiosis con los humanos
intercambiando sustancias, como vitaminas, producción de energía degradando
ciertas fibras…
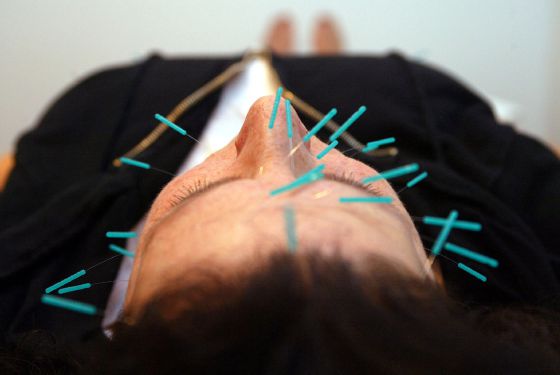
Sanidad concluye que el principal efecto de la homeopatía es placebo
Un estudio encargado por el Congreso no
halla pruebas del beneficio de la mayoría de las terapias naturales.
Solo acupuntura y masajes salen validados
La
acupuntura
puede resultar efectiva para controlar las náuseas y vómitos
postoperatorios y los provocados por la quimioterapia, pero no hay
indicios que apoyen su uso para dejar de fumar o adelgazar. Los estudios
sobre
homeopatía
apuntan más a un efecto placebo que una eficacia real, mientras que en
las terapias físicas y manuales (como la quiropraxia o la osteopatía) se
han observado efectos positivos sobre algunas dolencias, aunque los
expertos recomiendan nuevas investigaciones.
Estas son algunas de las conclusiones que deja un
informe elaborado por el Ministerio de Sanidadsobre
las llamadas terapias alternativas o naturales, aquellas que se salen
del canon de la medicina establecida pero cuya popularidad y uso se ha
extendido en los últimos años. El Congreso encargó en 2007 a Sanidad que
estudiara la situación de estas terapias y valorara la posibilidad de
una futura regulación. Los resultados revelan un panorama muy
heterogéneo con prácticamente un único punto en común: la eficacia de
estas técnicas, medida en ensayos clínicos, no ha sido demostrada en
casi ningún caso.
El estudio, en el que también han participado el
Instituto de Salud Carlos III
y algunos comunidades autónomas, ha analizado 139 terapias. Solo una
parte tiene influencia directa sobre la salud, meintras que la mayoría
pretende ayudar, sobre todo, al bienestar y el confort del usuario.
La acupuntura es la que sale mejor parada. Se han realizado ensayos
clínicos que demuestran que ayuda a controlar las náuseas y vómitos
postoperatorios y los causados por la quimioterapia. Además, podría ser
“útil” para pacientes con cefalea tensional o ataques de migrañas y en
casos de dolor lumbar crónico. Aunque el estudio advierte de que en
varias aplicaciones se obtenían ligeras mejoras tanto si se usaba bien
como si se hacía mal, lo que apunta a un fuerte efecto placebo.
Las terapias físicas y manuales, centradas casi siempre en masajes, pueden efectos beneficiosos sobre determinadas dolencias
Menos evidencias científicas hay sobre el uso de la acupuntura para
tratar otras patologías como la fibromialgia, la artritis de rodilla, el
insomnio, la epicondilitis o el dolor de espada, aunque los expertos
creen que los indicios son “prometedores”. Sin embargo, no hay datos que
respalden su uso para dejar de fumar o perder peso y tampoco hay
pruebas de que sirva para tratar el cáncer y el asma. Eso sí, como la
mayoría de estas terapias, tiene la ventaja de que es un tratamiento
seguro, con apenas efectos adversos, más allá de algún pequeño hematoma o
sangrado en el lugar de la inyección.
Sobre homeopatía, el grupo que ha elaborado el informe ha analizado
nueve estudios que pueden considerarse científicos. Los ensayos se
referían a un amplio abanico de supuestas utilidades, como gripe y otras
infecciones, cáncer y efectos adversos de la quimioterapia,
osteoartritis, inducción al parto, asma, demencia, depresión y cólico
del lactante. Pero los resultados son “muy contradictorios” y muchos
apuntan al “efecto placebo”. En cualquier caso, los medicamentos
homeopáticos utilizados bajo la supervisión de profesionales se
consideran “seguros”, sobre todo porque se suelen preparar en
disoluciones muy altas y el paciente prácticamente agua.
El informe ha analizado también la eficacia de terapias físicas y
manuales, centradas casi siempre en masajes. Los estudios realizados
hasta ahora demuestran efectos beneficiosos sobre determinadas
dolencias. En el caso del dolor lumbar, por ejemplo, el informe
considera que el masaje, la quiropraxia o la manipulación espinal pueden
ser beneficiosos para determinados pacientes, “especialmente cuando se
combina con ejercicios y consejo”. Con todo, el estudio considera
necesarios nuevos informes que confirmen estos datos a largo plazo. Por
otra parte, el masaje espinal no se ha demostrado útil para paliar el
dolor de cabeza, pero los masajes sí pueden tener beneficios
psicológicos para los pacientes con cáncer.
El estudio concluye que Hay personas que
realizan terapias naturales “sin poseer ninguna titulación ni
cualificación profesional”
Uno de los objetivos del trabajo era estudiar la posibilidad de
regular estas terapias. Ahora no existe una regulación estatal
específica, aunque el
Real Decreto 1277/2003,
que fija las bases generales sobre autorización de centros, servicios y
establecimientos sanitarios, reconoce unas unidades denominadas
“Terapias no convencionales”. El real decreto las define como “unidad
asistencial en la que un médico es responsable de realizar tratamientos
de las enfermedades por medio de medicina naturista o con medicamentos
homeopáticos o mediante técnicas de estimulación periférica con agujas u
otros que demuestren su eficacia y su seguridad”. La comunidad que
tiene más centros autorizados con esta unidad, es Andalucía, con 59
centros, seguida de País Vasco, con 37. Al margen del desarrollo de
dicho real decreto, solo Cataluña ha llegado a aprobar una norma
específica, pero la Sala Tercera de lo Contencioso-Administrativo del
Tribunal Supremo la anuló el pasado 7 de abril. La mayoría de las
comunidades consultadas para el informe se han mostrado partidarias de
regular estas técnicas.
Sobre los profesionales que las aplican, el informe advierte de la
dificultad de realizar un censo por falta de información fidedigna. “No
es sencillo identificar claramente a los profesionales de las terapias
naturales, porque tampoco es fácil saber cuáles son estas, como
consecuencia de las múltiples tipologías, procedimientos y concepciones
que se engloban bajo esta denominación, o bajo la de medicinas no
convencionales o naturales”, advierte el informe. Una aproximación
citada en el estudio procede del laboratorio Boiron, que cifra en cerca
de 9.000 los médicos que prescriben homeopatía de forma habitual u
ocasional.
En teoría, para ejercer profesionalmente estas técnicas hay que ser
licenciado o diplomado en Ciencias de la Salud y, por ahora, no existe
ninguna titulación de FP sobre terapias naturales. Sin embargo, el
estudio concluye que hay personas que realizan terapias naturales “sin
poseer ninguna titulación de formación ni cualificación profesional”.
“Pese a no estar reguladas ni las titulaciones ni la formación en este
ámbito, universidades, sociedades, centros privados, etc. proporcionan
formación para profesionales sanitarios y no sanitarios”, advierte el
estudio.
Populares y bajo sospecha
A. MUÑOZ
Según datos de la OMS, el porcentaje de población que ha utilizado
medicinas alternativas al menos una vez es del 70% en Canadá, 49% en
Francia, 42% en EE UU y 31% en Bélgica. La tendencia crece en África,
donde el 80% utiliza la medicina tradicional, y en China, un país en el
que las terapias alternativas representan el 40% de la atención
sanitaria, con la acupuntura y la medicina tradicional integradas en el
sistema público de salud.
Esta popularidad puede atribuirse a la preocupación de la ciudadanía
occidental sobre los efectos adversos de los fármacos y a que su
práctica está enraizada con las creencias de algunos países en vías de
desarrollo. Sin embargo, el marco regulador varía enormemente de un país
a otro. Las principales preocupaciones de los legisladores están
asociadas con la seguridad y la eficacia de las técnicas.
En la Unión Europea existen dos líneas de actuación contrapuestas con
respecto a los profesionales. Francia, Bélgica y Luxemburgo consideran
que solo los médicos pueden proporcionar atención sanitaria, aunque
permiten algunas actuaciones paramédicas, considerando intrusismo el
resto de los casos. Por el contrario, los países nórdicos permiten a
cualquier persona proporcionar cuidados sanitarios, salvo determinadas
actuaciones que están reservadas a médicos y enfermeros.
Estados Unidos, por su parte, establece en las leyes de cada Estado
que la práctica de la medicina sin autorización es un delito, por lo que
tiene contabilizados 45.000 quiroprácticos, 32.000 osteópatas y 6.000
acupuntores. Aquellos que carezcan de autorización podrán ser
procesados. Asimismo, los doctores canadienses que proporcionan
tratamientos alternativos deben cumplir con las directrices de los
Colegios provinciales de Médicos y Cirujanos. La ley no reconoce a los
médicos tradicionales, ni a los naturópatas, los homeópatas, ni a los
herbolarios, aunque algunas provincias son tolerantes con esas terapias.
China, Japón, Corea y Vietnam dan un paso más allá y ofrecen en sus universidades cursos sobre medicina tradicional.
Las más conocidas
Homeopatía: Es un sistema médico que se originó en
Europa. Consiste en la administración de pequeñas dosis de las mismas
sustancias que producen un determinado síntoma. Se han formulado varias
teorías para explicar sus mecanismos de acción, pero ninguna ha sido
verificada científicamente.
Acupuntura: Se trata de un procedimiento milenario
de curación que forma parte de la medicina tradicional china. Esta
terapia estimula puntos anatómicos utilizando técnicas como introducción
de agujas en la piel que se manipulan con las manos o el calor.
Osteopatía: Esta práctica natural se centra en las
relaciones anatómicas y fisiológicas entre las estructuras corporales.
El tratamiento siempre se realiza con las manos y busca mejorar el flujo
de sangre y la recogida linfática en el tejido a tratar.
Quiropraxia: Trata y previene los desórdenes del
sistema músculo-esquelético y sus efectos sobre el sistema nervioso.
Pone énfasis en las técnicas manuales, incluyendo los ajustes articulares.
“Sanidad concluye que el principal efecto de la homeopatía es placebo” El
País 20 de diciembre de 2011.
1.- ¿Está demostrada la eficacia de las “terapias
alternativas”?
La eficacia de las terapias alternativas no ha sido
demostrada, solo unas pocas han sido demostradas.
2.- ¿Cuál es la
mayor ventaja de estas terapias?
Pretenden ayudar al usuario reportándole bienestar y confort.
3.- ¿Cuál es el
objetivo de la Osteopatía y como lo alcanza?
La osteopatía se centra en las relaciones anatómicas y
fisiológicas entre las estructuras corporales.
4.- ¿Cómo se estudió el efecto placebo de la
Homeopatía?
Se realizo un estudio en la que se obtuvieron los resultados
para ciertas dolencias, los cuales fueron muy contradictorios, y por lo cual
apuntan a que se trate de un efecto placebo, de todos modos, la medicina
homeopática, se encuentra bastante diluida, y no representa ningún peligro, ya
que prácticamente se bebe agua.
5.- ¿Para qué resulta útil la Acupuntura?
Para controlar las náuseas, vómitos postoperatorios, y los
provocados por la quimioterapia.
6.- ¿Quién ha
realizado en España el estudio de las “terapias naturales”, cuántas se han
analizado y con qué finalidad? ¿Cuál sale mejor parada? ¿Totalmente, explícate?
El ministerio de sanidad y el instituto de salud Carlos III.
Se han analizado 139 terapias, de las cuales solo la
acupuntura y masajes salen mejor paradas, las demás responden a un patrón de
efecto placebo…
7.- ¿Qué “terapias
naturales” y cuáles no, son eficaces?
Solo masajes, osteopatía, Quiropraxia y acupuntura son las
mas eficaces..
¿Quién mete el bisturí?
La sanidad se enfrenta a las dudas
sobre su sostenibilidad, pero también a sus errores de gestión - Los
políticos compitieron en prometer hospitales; ahora les toca aplicar
cirugía al sistema
Un español visita entre nueve y diez veces al año al médico, el doble
que un francés o un británico. Ingiere más medicación (sobre todo
antibióticos) que cualquier europeo. Solo el 15% de las veces que acude a
un servicio de urgencias es para un caso realmente agudo. Y su
esperanza de vida es una de las más altas de Europa. Cabría deducir que
su longevidad es el fruto de sumar una forma de vida más saludable y un
sistema sanitario accesible y de calidad. Luego nada debería cambiar.
Los expertos no lo ven así: entienden que se han producido abusos, que
el sistema sanitario español "tiene exceso de grasa" y que el enfermo
está cambiando. Hay que modificar el modelo. Pero hacerlo en medio de
una crisis económica obliga a una pregunta: ¿Están los políticos
preparados para hacer de cirujanos?
El ciudadano no tiene datos sobre los resultados de los hospitales
Los cambios sociales y de población obligan a cambiar el modelo
España tiene más actos médicos que cualquier otro país de la OCDE
"No es sostenible que hay cirugías solo de 9 a 15 horas", dice un experto
La remuneración sin contar resultados está penalizando a los mejores
Los recelos entre comunidades frenan un sistema de control de calidad
El futuro es incierto por muchos motivos. Lo anuncia Albert Jovell,
médico formado en Harvard y presidente del Foro Español de Pacientes:
"Tenemos que considerar si el sistema podrá pagar lo que se le viene
encima. Cada vez habrá más pacientes con varias enfermedades. Se nos
avecina una epidemia de diabetes: un tercio de la población lo sufrirá y
eso generará problemas de infartos, transplantes, cegueras...". La
tendencia la confirma Eduard Portella, director de Antares Consulting,
una compañía especializada en gestión de la salud con oficinas en varios
países de Europa: "Hay una crisis de modelo. La oferta es muy
especializada, está pensada para otro tipo de enfermo, el que tiene más
de una enfermedad, que nada tiene que ver con el de ahora. Y el problema
ya no será curarlo, sino mantenerlo con buena calidad de vida. Así,
unos pocos gastan casi todo. Y nos encontramos con unos servicios
sociales que son un mundo aparte".
El diagnóstico del sistema sanitario muestra que adolece de otro
problema. El de la falta de información. El ciudadano debería saber que
hay hospitales en España cuyo riesgo de mortalidad tras la utilización
de una angioplastia coronaria es del doble respecto a otros centros. O
que la tasa de mortalidad de ciertas dolencias menores registran
diferencias de entre 2,2 y 4,5 veces entre áreas de salud. Datos que son
desconocidos para los pacientes.
Cuando se habla de sanidad en España, el debate público ha estado
caracterizado durante muchos años por una especie de concurso de buenas
prácticas electorales según el cual se trataba de analizar quien
prometía mayor número de hospitales y centros de salud. Se ha
reflexionado sobre la equidad y la universalidad del acceso a la sanidad
como una conquista que nos acerca a los países más avanzados
socialmente. Se da por sentado que el sistema es excelente y más barato
que en otros países de Europa. Es la joya de la corona de nuestro Estado
del bienestar. Se acepta que hay un abuso en el consumo de medicamentos
y conviene reducir el precio de la factura farmacéutica. Llegado el
momento en el que la crisis económica coloca a las comunidades autónomas
(para las que la sanidad ocupa un 40% de su presupuesto) en la tesitura
de tener que hacer recortes, el debate debería ser otro. ¿Puede ser la
sanidad más eficiente con menor coste?
Determinadas escenas son recurrentes a la hora de hacer una
descripción de problemas que aquejan a la sanidad pública española.
Pacientes en lista de espera desesperados porque su dolencia no acaba de
solucionarse; servicios de urgencia con enfermos aguardando un
diagnóstico en un pasillo o ancianos que deben esperar, entre fuertes
dolores, dos meses para una prueba diagnóstica; ciudadanos que han
sufrido las consecuencias de una negligencia. Escenas que suelen ir
acompañadas de las declaraciones de médicos y enfermeros quejosos por un
salario escaso que no recompensa tantos años de estudio. Es la foto de
una sanidad necesitada de más inversiones.
Pero hay otros problemas que no están en la superficie, porque su
conocimiento no está al alcance del ciudadano. Se debaten en simposios o
se difunden en revistas médicas. Por ejemplo, las hospitalizaciones
evitables para casos de complicaciones de diabetes pueden ser 12 veces
más frecuentes en un área de salud que en otra. Los ingresos en
hospitales debido a psicosis afectivas pueden ser 28 veces más
frecuentes en un área de salud que en otra. El uso inapropiado de
procedimientos (por ejemplo, la prostatectomía) puede variar hasta 7,7
veces. El aumento en la cifra de cesáreas es injustificado y se está
generalizando. Estos y otros datos son síntomas de ineficacia y de
abusos dentro del sistema. Así que dos escenas pueden aparecer
contradictorias en un mismo hospital: tenemos al enfermo que aguarda en
un pasillo para ser ingresado junto al paciente que ingresa demasiadas
veces.
Los expertos coinciden en una frase cuando se refieren a la sanidad
española: "Más gasto no equivale a más salud". Una frase más: "Tenemos
más actos médicos que ningún otro país de la OCDE. Es un sistema
inflacionista en actuaciones médicas".
En el transcurso de las últimas semanas se han producido varios
hechos aparentemente contradictorios. La presidenta de Madrid, Esperanza
Aguirre, inauguraba en la localidad de Torrejón un nuevo hospital muy
al estilo de sus últimas obras: un edificio con diseño, amplios espacios
y buena luminosidad dotado de todos los servicios para atender a cerca
de 200.000 habitantes que viven en las proximidades. Casi paralelamente,
la Generalitat anunciaba nuevos planes de recortes sanitarios: al
cierre de algunos servicios y centros de salud durante el verano, le
acompañaba un recorte lineal de salarios (media paga de navidad) entre
los funcionarios del sistema sanitario, sin discriminar entre médicos,
personal de enfermería o administrativos. Estas noticias se unían a
otras conocidas durante el verano, como la resistencia en los centros
sanitarios de la Comunidad Valenciana a expedir recetas a ciudadanos
residentes en otras comunidades.
Tres circunstancias que ponen en evidencia diferentes formas de
gestionar la sanidad en medio de la crisis. La noticia de la
inauguración del hospital de Torrejón no ha estado acompañada de
información alguna acerca de una remodelación de los servicios del
Hospital de Alcalá de Henares, apenas a 10 kilómetros del recién
inaugurado, que ahora debe responder a menos población. Ejemplo de que
hay que revisar la gestión de los recursos.
Y no solo en la inauguración de centros. "No es sostenible que en
España haya hospitales que hagan determinadas cirugías de 9 a 15h. Está
demostrado que una unidad quirúrgica es mejor en cuanto opere más veces:
la relación es directa", explica Juan del Llano, de la Fundación Gaspar
Casal. "La grasa mala no solo es una exigencia económica. Es un
principio de comportamiento no ético si se usan recursos que no se
deben, si se toman decisiones no reflexionadas. Aquí hubo una carrera
por abrir hospitales y centros de salud. Por ejemplo, en cirugía
cardiaca infantil está científicamente comprobado que los resultados
están asociados al volumen de operaciones. Cuanto más opera un médico,
mejores resultados tiene. En ese sentido, no es de recibo que una misma
comunidad autónoma tenga cuatro unidades de cirugía cardiaca infantil",
sigue.
"La productividad quirúrgica de unas comunidades es mucho mayor que
otras", asegura Juan Carlos Álvarez, socio director de Antares
Consulting, experto en gestión de hospitales. "¿Hay sobreoferta? La
respuesta sería 'no' por cuanto hay listas de espera, pero si la
pregunta es si el sistema es eficiente, los números cantan solos: es
sorprendente cómo varía la productividad entre hospitales". Un hospital
público de Navarra opera un 80% más que uno de la vecina La Rioja.
La cuestión que se plantea es hacer cirugía con la sanidad en un
sistema absolutamente descentralizado. ¿Dónde se hace necesario cortar y
qué consecuencias traerá sobre la salud de los ciudadanos? ¿Habrá
diferentes recortes según qué comunidades?
Entre el catálogo de causas que están en el origen del sobrepeso del
sistema son redundantes dos. Una, la relacionada con el personal: el
45,4% del presupuesto sanitario va a gastos de personal, cuya
productividad es baja en comparación con sus homólogos europeos (32
horas semanales por 39 en Alemania y Reino Unido o 35 en Francia) y su
índice de absentismo es más elevado que la media española. Dos, una
oferta hospitalaria excesiva (un hospital por cada 860.000 habitantes,
el doble que otros países europeos) con un catálogo de servicios muy
elevado. Así que recortar gastos de personal es una primera tentación,
pero el problema es cómo hacerlo. "Las políticas de remuneraciones
siempre han castigado al que lo hace mejor. Tenemos un problema de
oferta muy rígida, con muchos funcionarios. Pregúntele a cualquier
médico con quién se operaría. Ellos lo saben, nosotros, no", asegura
Vicente Ortún, investigador del Centro de Investigación en Economía y
Salud (CRES).
"Aquí no puedes cerrar coyunturalmente centros sanitarios", asegura
Ricard Meneu, médico y doctor en Económicas, vicepresidente de la
Fundación Instituto de Investigación en Servicios de Salud. "Lo peor es
que reducir empleo pasa por hacerlo donde es posible (interinidades),
con lo que te arriesgas a perder bastantes profesionales motivados y
productivos. Pero sí, hay que reducir personal. Pero hay que hacerlo con
más cabeza. Lo peor para un sistema estúpidamente igualitarista,
contrario a recompensar a sus profesionales por su mérito, y alérgico a
tomar decisiones de priorización es establecer
diezmos como
recortes del 10% del gasto, del 5% de los sueldos, del número de camas, a
despecho de la aportación de cada una de las unidades afectadas".
"A pesar de que se habla de una coincidencia en el diagnóstico, yo no
lo tengo tan claro", asegura Eduard Portella. "Unos repercuten todo el
problema en la farmacia y yo sostengo que se han tomado 22 medidas en 10
años sobre el tema medicamentos. Creo que el medicamento ha dado de sí
todo lo que podía dar. Los hay que piensan que la solución es el copago
como fórmula de completar la financiación. Luego, quienes sostienen que
hay que privatizar el modelo y quienes culpan del sobrecoste al Estado
de las autonomías. Yo soy de los que piensan que antes de hacer otro
invento hay que agotar la vía de la mejora de la gestión. El problema es
que una legislatura no es suficiente".
Aparece entonces el problema de la política. Estamos en un sistema
donde cuando cambia un Gobierno o un consejero del mismo partido cesan
los directores de hospitales, como reconoce José Manuel Freire, del
Instituto Carlos III y portavoz socialista en la Asamblea de Madrid.
Vicente Ortún es más explícito en este asunto: "Los gestores pintan
poco. Las decisiones todavía son clínicas y políticas. Los gestores
tienen un papel secundario. Hay un problema de transparencia. Pongamos
los datos al acceso del público. El ciudadano tiene derecho a saber
cuáles son los mejores hospitales y qué centros son más eficaces. El día
que se sepa cuánto cuesta un aparato en una comunidad y cuanto en otra,
habrá que dar explicaciones. Es un problema de gestión que no mejorará
si no mejora la política".
Llegado el tiempo de recortes, los expertos se inclinan por un pacto
sanitario, por un consenso, por eliminar las bolsas de ineficacia que no
perjudiquen la salud del paciente, incluso por estudiar la cooperación
entre servicios regionales de salud. "Lo deseable sería aplicar las
reducciones en aquellos servicios donde, a partir de un cierto umbral,
más no es mejor", propone Meneu. "Pero eso requiere finura quirúrgica. Y
cierto valor para enfrentarse con los afectados. Algo que no abunda en
nuestra política ni en nuestra gestión pública, prefiriéndose
generalmente escurrir el bulto, lo que parece que genera cabreados pero
no enemigos", sigue.
"Hay que ser valientes", explica Juan de Llano. "Y tener coraje. Si
el ciudadano está mejor informado se le pueden decir las cosas. La
información es un asunto crucial y eso nos lleva a la transparencia. Es
curioso porque las comunidades han hecho inversiones importantes en
sistemas de información, pero no es un sistema conectado a nivel
central", dice. De Llano toca un punto sensible: cada comunidad usa su
propio sistema de información. Las aplicaciones informáticas en atención
primaria con casi todas diferentes: la historia de salud digital en
Andalucía es el programa
Diraya, el de Valencia es
Abucasis, la dispersión en historia clínica hospitalaria es aún mayor.
"He defendido que el sistema sanitario necesita deshacerse de grasa,
aunque no de músculo", sostiene Meneu. "Deshacerse de grasa significa
revisar ciertas prestaciones de eficacia cuestionable. Significa no
hacer lo que no se debe, como haber multiplicado casi por 17 los costes
en sistemas de información para la gestión, desarrollando uno cada
autonomía. La falta de transparencia no solo es una burla democrática,
es además una rémora a la mejora de la sanidad, pues está demostrado que
esta información incentiva la mejora profesional por comparación. O sea
que esta conducta de nuestros gobernantes sanitarios además de hacerlos
socialmente impunes por irresponsables, les hace dañinos por impedir
mejoras a partir de una información que ya existe, que ellos manejan y
que hemos pagado todos los ciudadanos. De lo anterior se desprende que
tomarán decisiones menos correctas por no disponer de una información
existente que está indebidamente limitada. Si no podemos saber quién es
el que lo hace mejor nos condenamos a insistir en nuestros errores".
En un panel organizado en julio de 2010 en Barcelona se les puso a 13
expertos en gestión ante 101 posibles medidas para mejorar la
eficiencia del Sistema Nacional de Salud "manteniendo los resultados
clínicos y de salud para pacientes y poblaciones". Las medidas más
valoradas fueron las relacionadas con el buen gobierno (control de la
corrupción, clientelismo político, conflicto de intereses) y la
transparencia.
¿Hay datos suficientes para valorar cada modelo, cada hospital, la
eficacia general del sistema? Los recelos entre las administraciones
políticas han impedido la libre circulación de resultados hasta el punto
de que la Agencia de Calidad, que en su día constituyó la ministra Ana
Pastor (PP), no ha logrado todavía los objetivos para los que fue
creada. Algunas comunidades han sido resistentes a la hora de enviar
información (la de Madrid respecto de las listas de espera ha sido la
más sonada). Sin embargo, se ha producido un hecho curioso, relacionado
con el trabajo de unos científicos del Instituto Aragonés de la Salud,
dirigidos por Enrique Bernal, en colaboración con otros colegas de
Valencia, a la hora de confeccionar un Atlas de Variabilidad, una
herramienta muy interesante para evaluar lo que se está haciendo en cada
comunidad. Estos investigadores sí reciben datos, incluidos los de
Madrid, la última en incorporarse, a cambio de que las comunidades
aparezcan como participantes en la investigación. Sin embargo, los
estudios no identifican regiones ni hospitales. Sólo habla genéricamente
de áreas de salud.
¿Cuál es la razón? Algunos no quieren salir mal parados.
En esas condiciones, ante un enfermo cuyo diagnóstico no se quiere
hacer público, ¿cómo actuarán los políticos cuando tengan que hacer
cirugía con la sanidad?
“¿Quién mete el bisturí?”El País 9 de octubre de 2011
1.- ¿Se puede valorar cada hospital, cada modelo
sanitario autonómico y en fin la eficacia de nuestro sistema sanitario en su
conjunto? ¿Quién se está encargando de
hacerlo y con qué resultados?
2.- ¿Como es el paciente español comparado con el
europeo?
Los españoles van el doble de veces que un francés o un británico,
entre 9 y 10 veces al año.
3.- ¿Cuales son los principales problemas de nuestro
sistema sanitario?
Que el enfermo ha cambiado y ahora abusa del servicio de la sanidad
aumentando los costes innecesariamente.
4.- ¿Qué consecuencias tendrá la epidemia de diabetes
que se avecina?
La diabetes generara infartos, trasplantes, ceguera, seguido
de un alto coste por parte de la sanidad pública, por mantener el nivel de vida
de estos enfermos en unas condiciones óptimas.
5.- ¿Pon ejemplos de cómo se puede aumentar la
eficacia de nuestro sistema sanitario con una mejora de la gestión?
Planificando las operaciones y redistribuyendo el numero de hospitales,
cerrando los que son innecesarios.
6.- ¿Cual es el
mejor quirófano? Pon dos ejemplos de mala
gestión de la productividad quirúrgica
El mejor quirófano es el que realice mayor número de intervenciones.
El excesivo número de cesáreas
7.- ¿En qué
consiste el pacto sanitario?
Intentando de ser eficaces, intentando de disminuir la ineficacia,
siempre y cuando no perjudique al paciente, e incluso la colaboración entre servicios
regionales de salud.
8.- ¿De dónde se pueden recortar los gastos
sanitarios?
Cerrando centros innecesarios abiertos con fines políticos,
e incluso recortar en cirugías innecesarias.



 Los ácidos nucleicos son biomoléculas formadas por carbono, hidrogeno, oxígeno, nitrógeno y fosforo.
Los ácidos nucleicos son biomoléculas formadas por carbono, hidrogeno, oxígeno, nitrógeno y fosforo.